睡眠窒息症最明顯的病徵是大聲打鼻鼾。 估計高達80%睡眠窒息症患者因未知自己患有此症而未有接受治療。
睡眠窒息症是...
睡眠窒息症(又稱睡眠呼吸中止症或睡眠呼吸暂停綜合症)是常見的睡眠睡眠呼吸障礙的一種,患者會在睡眠中呼吸道被肌肉組織完全封閉而停止呼吸,這種情況每晚可發生多達數百次,每次持續約10秒至數分鐘不等,令患者短暫缺氧,經常扎醒,回復正常呼吸後又再入睡,又再短暫窒息,週而復始。斷斷續續的睡眠難以進入熟睡狀態。 即使睡了很久, 欠佳的睡眠質素令患者醒來時仍覺疲倦、精神不足,影響日常生活及工作。
阻塞性睡眠窒息症 (OSA):
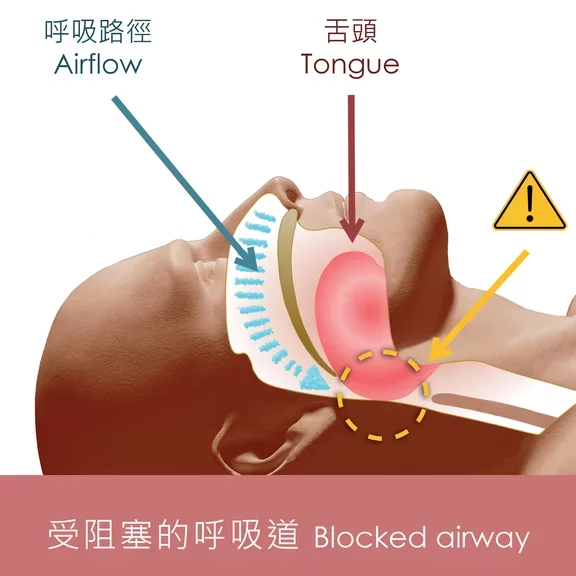
在正常情況下,暢通的呼吸道讓空氣可自由進出。
阻塞性睡眠窒息症(OSA) 是最常見的睡眠窒息症。
患者的上呼吸道於睡眠時受阻,原因可能是咽喉組織過多或呼吸道的肌肉鬆弛等。空氣不能順利通過呼吸道,引致窒息。
中樞性睡眠窒息症 (CSA):
腦部可能由於曾經中風、受到創傷或其他問題,未能有效地把呼吸訊號傳送到有關器官及組織,令睡眠呼吸間歇性停止引致窒息。
混合性睡眠窒息症 (MSA):
患者同時患上阻塞性及中樞性睡眠窒息症。
了解阻塞性睡眠窒息症 (OSA)
阻塞性睡眠窒息症主因是在睡眠時上呼吸道肌肉群和口腔及咽喉軟組織過於鬆弛、過度異常增生或肥大,造成睡眠過程中反覆發生上呼吸道部分或全部阻塞。
阻塞性睡眠窒息症特點是在睡眠時出現重複性的呼吸中止情況,儘管患者嘗試呼吸,仍會出現血氧飽和度下降。以上這些關於呼吸被抑制的情形通稱為窒息或呼吸暫停,每次窒息通常持續超過10秒。
一般認為絕大多數阻塞型睡眠窒息症由以下原因造成:
- 年紀大
- 暫時或永久的腦損傷
- 肌肉張力下降(可由毒品和酒精引起,也有因為神經系統或其它紊亂而引起的。部分人可能會有不止一種症狀。)
- 由長期打鼾引起的咽部局部神經病變(鼾聲由上呼吸道軟組織震動產生,有學者曾提出打鼾會引起上呼吸道肌肉神經損傷,進而誘發阻塞型睡眠呼吸暫停)
- 呼吸道周圍軟組織增多(部分是因為肥胖)
- 引起氣道狹窄的先天或後天(如創傷等)結構特徵
延伸資料
為什麼會打鼻鼾呢?
鼻鼾是由於睡眠時上呼吸道軟組織放鬆,令呼吸道變窄,當空氣穿過狹窄的喉嚨後部的軟顎組織,會產生振動的「鼻鼾」聲響。
鼻鼾成因:
鼻鼾的因素眾多,包括肥胖、飲酒、遺傳、吸烟、年紀、藥物、懷孕、睡姿、呼吸道受阻、感冒或極度疲勞等等。
鼻鼾影響:
鼻鼾不但影響睡眠質素,影響您的日常生活,更會影嚮和伴侶的關係。嚴重者更會導致頸動脈中內膜增厚,可能會引致中風、心衰竭、心臟梗塞等等。打鼻鼾不只發生在成年人身上,小孩子可能有嚴重鼻鼾。兒科睡眠專家警告,如小孩經常打鼻鼾,就應該盡早見醫生診治。
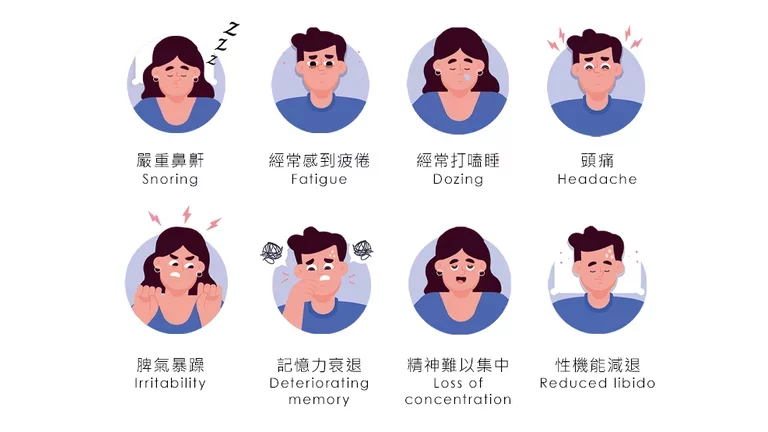
8個患上阻塞性睡眠窒息症的主要徵狀 :
若你有一個或多於一個以上的徵狀,你便應及早諮詢醫生。
誰會有更高風險患上睡眠窒息症?
1. 男性
男性比女性罹患睡眠窒息症風險高出 2-3 倍。
不過,女性停經後或有體重過重問題,都會大幅度增加風險。
2. 肥胖人士
數據顯示,超過一半睡眠窒息症患者出現超重(BMI處於25-29.9)或肥胖(BMI高於30)情況。
當體重增加10%時,罹患睡眠窒息症風險會增加6倍。
3. 頸圍過粗
當男性頸圍超過17英寸或女性頸圍超過15英寸時,阻塞性睡眠窒息症風險會大幅增加。
4. 下顎後縮或下顎過小
下顎位置與長度對阻塞性睡眠窒息症有重要影響。
當下顎後縮或過小,睡眠時舌頭會因空間不足而後縮,從而堵塞呼吸道。
5. 扁桃腺或線樣增殖體過大
研究指出阻塞性睡眠窒息症增加甲狀腺功能失調患病率。
同時,甲狀腺或扁桃腺腫大都會增加睡眠窒息症風險。
兩者之間存在相互影響。
6. 鼻中隔彎曲 / 鼻骨移位
鼻中隔及鼻骨的偏移都會造成呼吸道阻塞,產生鼻鼾及引發睡眠窒息症。
7. 患內分泌疾病(如:甲狀腺功能過低)
內分泌疾病會使睡眠窒息症病情惡化,而荷爾蒙與睡眠呼吸失調之間關係密切,兩者相互影響形成惡性循環。
8. 酗酒、吸煙
吸煙習慣與飲酒過量,都對阻塞性睡眠窒息症有直接影響。
9. 服用鎮定劑、安眠藥
服用鎮定劑、安眠藥都有機會使喉嚨肌肉過度放鬆形成呼吸道堵塞,加劇阻塞性睡眠窒息症病情。
|
相關疾病
|
影響
|
| 高血壓1 | 50% 患有睡眠窒息症人士患有高血壓,30% 高血壓患者患有睡眠窒息症。 |
| 心血管疾病、中風2 | 睡眠窒息症可引致心率不整及心率較慢,同時亦會增加中風風險。 |
| 心臟病3 | 多兩倍機會患致命性心臟病,70% 冠狀動脈疾病人士被診斷出患有睡眠窒息症。 |
| 二型糖尿病4 | 醫學研究指出二型糖尿病與睡眠窒息症有關連,40% 睡眠窒息症患者同時患有二型糖尿病。 |
| 阿茲海默症5 | 睡眠週期擾亂及長期間歇性缺氧,都會加劇阿茲海默症或腦退化風險。 |
| 性功能障礙6 | 研究指出,在男性睡眠窒息症患者中,有 51%會患上性功能障礙。 |
| 情緒病7 | 睡眠窒息症患者較易患上情緒障礙、焦慮症、創傷後遺症、思覺失調及癡呆。 |
| 痛風8 | 與其他高風險人士相比,睡眠窒息症患者患上痛風機會再增加 50%。 |
| 青光眼9 | 睡眠窒息症患者的青光眼發病率,比非患者高逾5成。 |
| 牙周病10 | 研究指出睡眠窒息症與牙周病有關聯,尤其女性患者更易同時患上牙周病。 |
(2) Patient information series – Seep Mini series #4, Obstructive sleep apnea and heart disease, American Thoracic society.
(3) Marin, J.M., Carrizo, S.J., Vicente, E., & Agusti, A.G. (2005). Long-term cardiovascular outcomes in men with obstructive sleep apnoea-hypopnoea with or without treatment with continuous positive airway pressure: an observational study The Lance, 365(9464), 1046-53.
(4) Einhorn et al. Prevalence of sleep apnea in a Population of Adults With Type 2 Diabetes Mellitus. Endocr. Pract. 2007; 13(4): 355- 362.
(5) Andreia Andrade, Omonigho M.Bubu, Andrew W.Varga, and Ricardo S.Osorio (2018) The Relationship between Obstructive Sleep Apnea and Alzheimer’s Disease
(6) Yiwei Gu, ChangJing Wu, Feng Qin and Jiuhong Yuan. (2022) Erectile Dysfunction and Obstructive Sleep Apnea: A Review
(7) Sharafkhaneh A; Giray N; Richardson P et al. Association of psychiatric disorders and sleep apnea in a large cohort. SLEEP 2005;28(11):1405-1411.
(8) Yuqing Zhang, DSc, Christine E. Peloquin, MPH, Maureen Dubreuil, MD, Edward Roddy, DM, FRCP, Na Lu, MPH, Tuhina Neogi, MD, PhD, FRCPC, and Hyon K. Choi, MD, DrPH (2015) Sleep Apnea and the Risk of Incident Gout
(9) Associations of sleep apnoea with glaucoma and age-related macular degeneration: an analysis in the United Kingdom Biobank and the Canadian Longitudinal Study on Aging. BMC Medicine (2021) 19:104.
(10) Catalina Latorre, Francina Escobar, Juliana Velosa, Daniela Rubiano, Patricia Hidalgo-Martinez, and Liliana Otero (2018) Association between obstructive sleep apnea and comorbidities with periodontal disease in adults